Αρτηριακή υπέρταση και καρδιαγγειακός κίνδυνος
Γράφουν οι:
Ιωσήφ Κουτάγιαρ
Καρδιολόγος, Επιμελητής Α᾽ Καρδιολογικής Κλινικής ΥΓΕΙΑΑθανάσιος Γ. Πιπιλής
Καρδιολόγος, Διευθυντής Α᾽ Καρδιολογική Κλινική ΥΓΕΙΑ
Επιδημιολογικά η αρτηριακή υπέρταση είναι ο σημαντικότερος τροποποιήσιμος παράγοντας κινδύνου για εκδήλωση πρώιμης καρδιαγγειακής νόσου, καθώς απαντάται συχνότερα στον γενικό πληθυσμό συγκριτικά με το κάπνισμα, τη δυσλιπιδαιμία και τον σακχαρώδη διαβήτη, που είναι οι άλλοι κύριοι παράγοντες κινδύνου. Η αρτηριακή υπέρταση αποτελεί την αιτία για το 54% των αγγειακών εγκεφαλικών επεισοδίων (ΑΕΕ) και το 47% των καρδιακών συμβαμάτων παγκοσμίως.
Επίπτωση της αρτηριακής υπέρτασης στην καρδιαγγειακή νόσο
Η αρτηριακή υπέρταση αυξάνει τον κίνδυνο καρδιαγγειακών συμβαμάτων, ήτοι των ΑΕΕ, στεφανιαίας νόσου, καρδιακής ανεπάρκειας, κολπικής μαρμαρυγής, αορτικών ανευρυσμάτων και περιφερικής αγγειοπάθειας. Σε μια μεγάλη κοόρτη 1,25 εκατομμυρίων ασθενών, όσοι παρουσίαζαν αρτηριακή υπέρταση είχαν υψηλότερο κίνδυνο καρδιαγγειακής νόσου κατά τη διάρκεια της ζωής τους συγκριτικά με άτομα χωρίς υψηλή αρτηριακή πίεση (63% έναντι 46%) και, κατά μέσο όρο, εκδήλωσαν καρδιαγγειακή νόσο 5 χρόνια νωρίτερα.
Ο κίνδυνος τόσο για στεφανιαία νόσο όσο και για ΑΕΕ αυξάνεται προοδευτικά με τη σταδιακή αύξηση της αρτηριακής πίεσης σε τιμές πάνω από 115/75 mmHg, όπως έχει δειχθεί σε πολυάριθμες επιδημιολογικές μελέτες. Για κάθε αύξηση κατά 20/10 mmHg στη συστολική/διαστολική πίεση, διπλασιάζεται η θνητότητα λόγω στεφανιαίας νόσου και ΑΕΕ. Ωστόσο, οι παρατηρήσεις δεν αποδεικνύουν αιτιολογική σχέση, καθώς η αύξηση της αρτηριακής πίεσης θα μπορούσε να είναι δείκτης για άλλους παράγοντες κινδύνου, όπως η αύξηση του σωματικού βάρους, που σχετίζεται με δυσλιπιδαιμία, διαταραχή ανοχής στη γλυκόζη και το μεταβολικό σύνδρομο. Η καλύτερη απόδειξη για τον ρόλο αιτίου-αιτιατού της αύξησης της αρτηριακής πίεσης στις καρδιαγγειακές επιπλοκές είναι η βελτίωση των εκβάσεων, καθώς η αρτηριακή πίεση μειώνεται με την αντιυπερτασική θεραπεία.
Η αύξηση του καρδιαγγειακού κινδύνου έχει κυρίως περιγραφεί για την αυξημένη συστολική πίεση σε ενήλικες μεγαλύτερης ηλικίας και την αυξημένη συστολική και διαστολική πίεση σε νεότερα άτομα. Η πίεση παλμού, η οποία είναι η διαφορά μεταξύ της συστολικής και διαστολικής αρτηριακής πίεσης και καθορίζεται κυρίως από τη σκληρία των μεγάλων αρτηριών, είναι επίσης ένας ισχυρός προγνωστικός παράγοντας κινδύνου, ιδιαίτερα σε άτομα μεγαλύτερης ηλικίας. Αντίθετα, μεμονωμένη διαστολική υπέρταση, στην οποία η διαστολική πίεση είναι αυξημένη αλλά η συστολική πίεση είναι φυσιολογική, είναι ασυνήθιστη στους ενήλικες και δεν συνδέεται με υψηλότερο καρδιαγγειακό κίνδυνο.
Οι μετρήσεις της αρτηριακής πίεσης εκτός γραφείου μπορούν να προβλέψουν τον καρδιαγγειακό κίνδυνο καλύτερα από τις μετρήσεις ρουτίνας στην κλινική πράξη, γεγονός που οδήγησε στην αυξημένη χρήση των μετρήσεων στο σπίτι και της περιπατητικής παρακολούθησης της αρτηριακής πίεσης για τη διάγνωση της υπέρτασης.
Επίπτωση της αρτηριακής υπέρτασης σε ειδικές καρδιαγγειακές νόσους
Το μέγεθος της σχέσης μεταξύ αρτηριακής υπέρτασης και καρδιαγγειακής νόσου ποικίλλει ανάλογα με τη συγκεκριμένη καρδιαγγειακή έκβαση. Σε μια μεγάλη μελέτη κοόρτης, για παράδειγμα, η υπέρταση (αρτηριακή πίεση ≥140/90 mmHg) αύξησε τον σχετικό κίνδυνο εγκεφαλικού επεισοδίου (3,8 και 2,6 σε άνδρες και γυναίκες, αντίστοιχα). Επιπλέον, ο σχετικός κίνδυνος για καρδιακή ανεπάρκεια ήταν αυξημένος (4,0 και 3,0 σε άνδρες και γυναίκες, αντίστοιχα) σε μεγαλύτερο βαθμό συγκριτικά με τον κίνδυνο εμφάνισης στεφανιαίας νόσου (2,0 και 2,2 αντίστοιχα).
Έχουν γίνει προβλέψεις για την αναμενόμενη μείωση της νοσηρότητας και της θνητότητας μετά από αντιυπερτασική θεραπεία χρησιμοποιώντας δεδομένα από 48 τυχαιοποιημένες μελέτες που πραγματοποιήθηκαν τα τελευταία 50 χρόνια. Με βάση αυτή τη μετα-ανάλυση, μείωση της αρτηριακής πίεσης κατά 5 mmHg, εφόσον αυτή διατηρηθεί κατά μέσο όρο 4 έτη, θα μεταφραζόταν περίπου σε μείωση 10% στα μείζονα καρδιαγγειακά συμβάντα, συμπεριλαμβανομένης μιας μείωσης κατά 13% των ΑΕΕ, 8% της στεφανιαίας νόσου, 13% των περιστατικών καρδιακής ανεπάρκειας και μείωση 5% του καρδιαγγειακού θανάτου. Αυτές οι εκτιμήσεις απομείωσης του σχετικού κινδύνου είναι ανεξάρτητες από την παρουσία προϋπάρχουσας καρδιαγγειακής νόσου ή από την αρχική τιμή αρτηριακής πίεσης (συμπεριλαμβανομένων εκείνων με φυσιολογική αρτηριακή πίεση). Σε μια πρόσφατη μετα-ανάλυση 123 μελετών υπολογίστηκε ότι η μείωση της συστολικής αρτηριακής πίεσης κατά 10 mmHg μειώνει κατά 17% τον κίνδυνο για έμφραγμα μυοκαρδίου, κατά 27% τον κίνδυνο για ΑΕΕ, κατά 28% τον κίνδυνο για καρδιακή ανεπάρκεια και κατά 13% τη θνητότητα απ᾽ όλα τα αίτια. Και στις δύο αναλύσεις, παρά τις παρόμοιες μειώσεις σχετικού κινδύνου, τα απόλυτα οφέλη από τη μείωση της αρτηριακής πίεσης ήταν μεγαλύτερες για εκείνους με υψηλότερο αρχικό καρδιαγγειακό κίνδυνο και υψηλότερη αρχική τιμή αρτηριακής πίεσης.
Συνεργική δράση αρτηριακής υπέρτασης και άλλων παραγόντων κινδύνου
Οι διαφορετικοί παράγοντες καρδιαγγειακού κινδύνου έχουν αθροιστική επίδραση στην πιθανότητα εμφάνισης στεφανιαίας νόσου και άλλων καρδιαγγειακών συμβαμάτων. Εκτός από την αρτηριακή υπέρταση, οι κύριοι παράγοντες κινδύνου είναι η ηλικία, η αυξημένη τιμή ολικής χοληστερόλης και χαμηλής πυκνότητας λιποπρωτεΐνης (LDL) χοληστερόλη, χαμηλή υψηλής πυκνότητας λιποπρωτεΐνη (HDL) χοληστερόλη, ο σακχαρώδης διαβήτης και το κάπνισμα. Ειδικότερα, στον υπολογισμό του συνολικού καρδιαγγειακού κινδύνου περιλαμβάνονται παράγοντες κινδύνου οι οποίοι περιγράφονται στον Πίνακα 1.
Έτσι, ασθενείς που έχουν σημαντικού βαθμού αρτηριακή υπέρταση αλλά κανέναν ή λίγους από τους άλλους παράγοντες κινδύνου έχουν σχετικά χαμηλότερο συνολικό κίνδυνο από τους ασθενείς με ήπια αρτηριακή υπέρταση αλλά περισσότερους από τους άλλους παράγοντες κινδύνου.
Έχουν αναπτυχθεί πολλά μοντέλα πρόβλεψης συνολικού καρδιαγγειακού κινδύνου, για παράδειγμα της εκδήλωσης καρδιαγγειακού συμβάματος εντός 10ετίας, που χρησιμοποιούν αυτούς και άλλους παράγοντες κινδύνου, βασισμένα στη μελέτη Framingham. Λόγω γεωγραφικών διαφορών στη συχνότητα εμφάνισης στεφανιαίων και εγκεφαλικών επεισοδίων μεταξύ Ευρωπαίων και Αμερικανών αναπτύχθηκε το SCORE (Systemic Coronary Risk Evaluation), βασισμένο σε μια μεγάλη ευρωπαϊκή βάση δεδομένων. Τα διαγράμματα του SCORE εκτιμούν τον κίνδυνο θανάτου από οποιοδήποτε καρδιαγγειακό σύμβαμα σε διάστημα 10 ετών. Το 2021, στις ευρωπαϊκές κατευθυντήριες γραμμές για την πρόληψη της καρδιαγγειακής νόσου έγινε για πρώτη φορά χρήση του SCORE2, το οποίο είναι μια ενημερωμένη έκδοση του αρχικού SCORE που υπολογίζει τον 10ετή κίνδυνο ενός ατόμου για θανατηφόρα και μη θανατηφόρα συμβάντα καρδιαγγειακής νόσου σε φαινομενικά υγιή άτομα ηλικίας 40-69 ετών με παράγοντες κινδύνου που δεν αντιμετωπίζονται ή είναι σταθεροί για αρκετά χρόνια. Για άτομα μεγαλύτερης ηλικίας (ηλικίας 70-89 ετών), είναι διαθέσιμος ο αντίστοιχος αλγόριθμος SCORE2-OP για ηλικιωμένους.
Εφαρμογή της αξιολόγησης κινδύνου στις θεραπευτικές αποφάσεις
Ένα κεντρικό ερώτημα στη φροντίδα των υπερτασικών ασθενών είναι εάν οι θεραπευτικές αποφάσεις και ειδικότερα o χρόνος έναρξης θεραπείας, η θεραπευτική στρατηγική (έναρξη με μονοθεραπεία ή συνδυασμό), η εντατικοποίηση της παρακολούθησης και πιθανές παρεμβάσεις σε άλλους παράγοντες κινδύνου (π.χ. υπολιπιδαιμική και αντιαιμοπεταλιακή αγωγή), πρέπει να εφαρμόζονται ομοιόμορφα σε ολόκληρο τον υπερτασικό πληθυσμό ή να προσαρμόζονται ανάλογα με τον κίνδυνο του ασθενούς για μελλοντικά καρδιαγγειακά συμβάντα. Το όφελος ενός ασθενούς από τη μείωση της αρτηριακής πίεσης εξαρτάται από την ισορροπία μεταξύ της μείωσης του απόλυτου κινδύνου για καρδιαγγειακά συμβάματα και των παρενεργειών της αντιυπερτασικής θεραπείας.
Αν και η σχετική μείωση του καρδιαγγειακού κινδύνου φαίνεται να είναι η ίδια ανεξάρτητα από τον αρχικό καρδιαγγειακό κίνδυνο, ο απόλυτος αριθμός των καρδιαγγειακών συμβαμάτων που αποτρέπονται από τη θεραπεία είναι σημαντικά μεγαλύτερος στον πληθυσμό με υψηλότερο αρχικό καρδιαγγειακό κίνδυνο.
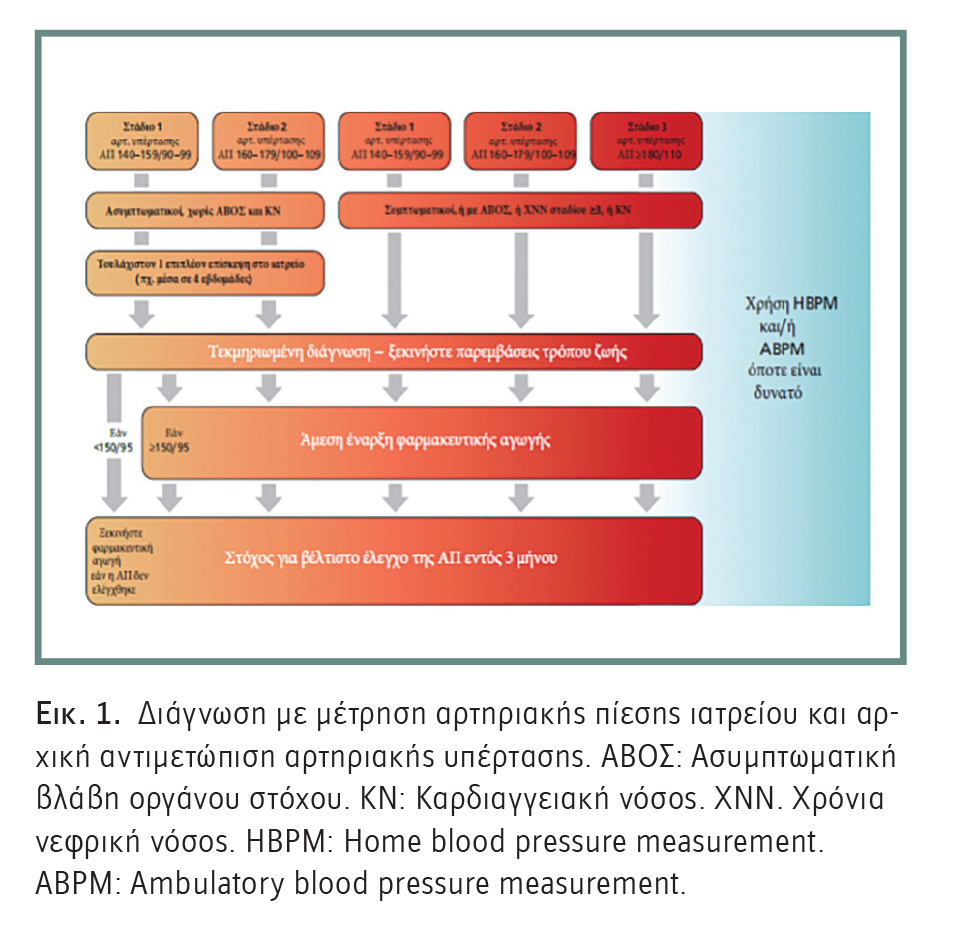
Αρκετές καρδιολογικές εταιρείες συνιστούν την ενσωμάτωση δεικτών του συνολικού καρδιαγγειακού κινδύνου στις θεραπευτικές αποφάσεις. Ειδικότερα, στις πρόσφατες κατευθυντήριες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρείας περιγράφεται ότι η διαστρωμάτωση κινδύνου είναι ιδιαίτερα σημαντική για τα άτομα με υψηλή φυσιολογική αρτηριακή πίεση ή αρτηριακή υπέρταση σταδίου 1, στα οποία πιθανώς να επηρεάσει την απόφαση για την έναρξη και τον χρόνο της αντιυπερτασικής αγωγής. Σε ασθενείς με αρτηριακή υπέρταση σταδίου 2 και 3 η εκτίμηση του καρδιαγγειακού κινδύνου είναι σημαντική για την εντατικοποίηση της παρακολούθησης και την αντιμετώπιση συνοσηροτήτων. Σύμφωνα με τις οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρείας, η εκτίμηση καρδιαγγειακού κινδύνου με το σύστημα SCORE2 και SCORΕ2-OP συνιστάται για υπερτασικούς ασθενείς που δεν είναι ήδη σε υψηλό ή πολύ υψηλό κίνδυνο λόγω εγκατεστημένης καρδιαγγειακής νόσου ή χρόνιας νεφρικής νόσου, μακράς διάρκειας ή επιπλεγμένο διαβήτη, ασυμπτωματική βλάβη οργάνου στόχου ή σημαντικά αυξημένη τιμή ενός μεμονωμένου παράγοντα κινδύνου (π.χ. χοληστερόλη). Η προτεινόμενη αρχική αντιμετώπιση της αρτηριακής υπέρτασης απεικονίζεται στην Εικόνα 1.
Bιβλιογραφία
- GBD 2017 Risk Factor Collaborators. Global, regional, and national comparative risk assessment of 84 behavioural, environmental and occupational, and metabolic risks or clusters of risks for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet 2018; 392: 1923.
- Lawes CM, Vander Hoorn S, Rodgers A, International Society of Hypertension. Global burden of blood-pressure-related disease, 2001. Lancet 2008; 371: 1513.
- Flint AC, Conell C, Ren X, et al. Effect of Systolic and Diastolic Blood Pressure on Cardiovascular Outcomes. N Engl J Med 2019; 381: 243.
- Angeli F, Reboldi G, Verdecchia P. Hypertension, inflammation and atrial fibrillation. J Hypertens 2014; 32: 480.
- Rapsomaniki E, Timmis A, George J, et al. Blood pressure and incidence of twelve cardiovascular diseases: lifetime risks, healthy life-years lost, and agespecific associations in 1·25 million people. Lancet 2014; 383: 1899.
- Shen L, Ma H, Xiang MX, et al. Meta-analysis of cohort studies of baseline prehypertension and risk of coronary heart disease. Am J Cardiol 2013; 112:266.
- Blood Pressure Lowering Treatment Trialists’ Collaboration, Ninomiya T, Perkovic V, et al. Blood pressure lowering and major cardiovascular events in people with and without chronic kidney disease: meta-analysis of randomized controlled trials. BMJ 2013; 347: f5680.
- Staessen JA, Gasowski J, Wang JG, et al. Risks of untreated and treated isolated systolic hypertension in the elderly: meta-analysis of outcome trials. Lancet 2000; 355: 865.
- McEvoy JW, Daya N, Rahman F, et al. Association of Isolated Diastolic Hypertension as Defined by the 2017 ACC/AHA Blood Pressure Guideline With Incident Cardiovascular Outcomes. JAMA 2020; 323: 329.
- Kannel WB. Blood pressure as a cardiovascular risk factor: prevention and treatment. JAMA 1996; 275: 1571.
- Blood Pressure Lowering Treatment Trialists’ Collaboration. Pharmacological blood pressure lowering for primary and secondary prevention of cardiovascular disease across different levels of blood pressure: an individual participant-level data meta-analysis. Lancet 2021; 397: 1625.
- Ettehad D, Emdin CA, Kiran A, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016; 387: 957.
- Wilson PW. Established risk factors and coronary artery disease: the Framingham Study. Am J Hypertens 1994; 7: 7S.
- Conroy RM, Pyorala K, Fitzgerald AP, et al. SCORE project group. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003; 24: 987-1003.
- SCORE2 risk prediction algorithms: new models to estimate 10-year risk of cardiovascular disease in Europe. Eur Heart J 2021; 42: 2439-2454.
- SCORE2-OP risk prediction algorithms: estimating incident cardiovascular event risk in older persons in four geographical risk regions. Eur Heart J 2021; 42: 2455-2467.
- Mancia Chairperson G, Kreutz Co-Chair R, Brunström M, et al. Authors/Task Force Members. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension Endorsed by the European Renal Association (ERA) and the International Society of Hypertension (ISH). J Hypertens. 2023 Jun 21. doi: 10.1097/HJH.0000000000003480. Epub ahead of print. PMID: 37345492.